Comprensione della nitidezza delle immagini nell'imaging dentale digitale
Cos'è la nitidezza dell'immagine e perché è importante nella diagnostica per immagini
Il ruolo della risoluzione delle immagini nella diagnosi clinica
Nell'imaging dentale digitale, la chiarezza non è un lusso, ma un imperativo clinico. L'elevata risoluzione delle immagini consente ai professionisti di distinguere caratteristiche anatomiche minime, come lesioni cariose incipienti, perdita ossea parodontale o sottili strutture endodontiche. Un'immagine di valore diagnostico si basa sulla capacità di distinguere tra sottili sfumature di grigio. Senza un'adeguata risoluzione, la patologia può nascondersi in piena vista.
Come la sfocatura influisce sulla precisione e l'interpretazione delle radiografie dentali
La sfocatura agisce come un velo sui dati critici. Oscura i bordi, attenua il contrasto e confonde la delineazione anatomica. Questa perdita di nitidezza può portare ad ambiguità diagnostica, costringendo i medici ad affidarsi all'inferenza piuttosto che all'osservazione. Le imprecisioni in questo caso possono portare a un trattamento eccessivo o a una patologia trascurata, entrambe costose in modi diversi.
Perché la chiarezza diventa più critica nell'imaging intraorale e delle piccole strutture
Più piccolo è il campo, maggiore è la richiesta di precisione visiva. L'imaging intraorale, in particolare nella diagnostica pediatrica, endodontica e dei denti anteriori, richiede un livello di dettaglio eccezionale. Una deviazione anche di mezzo millimetro può fare la differenza tra un apice radicolare sano e un ascesso periapicale non rilevato. Per l'imaging di piccole strutture, la chiarezza non è opzionale: è fondamentale.
Cosa succede con i raggi X a bassa dose
Il compromesso tra dose di radiazioni e qualità dell'immagine
I professionisti del settore odontoiatrico si trovano a dover continuamente trovare un equilibrio: ridurre al minimo l'esposizione alle radiazioni e massimizzare la resa diagnostica. Da questo equilibrio sono nati i protocolli a bassa dose, che mirano a rispettare i principi ALARA ("As Low As Reasonably Achievable") pur fornendo immagini utilizzabili. Tuttavia, questo ha un prezzo.
Idee sbagliate comuni sulla sicurezza delle radiazioni rispetto alle prestazioni delle immagini
Si presume che qualsiasi riduzione della dose sia intrinsecamente positiva. Ma una riduzione estrema può compromettere l'efficacia diagnostica. Un'immagine sottoesposta può essere più pericolosa di una dose leggermente più elevata: può non rilevare una patologia in fase iniziale, con conseguente ritardo nel trattamento o progressione della malattia.
Pressioni normative e di sicurezza dei pazienti per ridurre l'esposizione
Con la crescente consapevolezza dei rischi delle radiazioni, sia gli enti regolatori che i pazienti stanno spingendo per una riduzione dell'esposizione. Ciò ha spinto la domanda di sistemi a bassa dose, spesso senza una parallela comprensione delle conseguenze tecniche. Il risultato è una crescente pressione sui sistemi di imaging affinché facciano di più con meno, spesso esponendo i limiti del sistema.
In che modo le impostazioni a basso dosaggio influiscono sulle prestazioni del sensore
La scienza del rapporto segnale/rumore (SNR) nella radiografia digitale
Al centro della qualità dell'immagine c'è il rapporto segnale/rumore. In scenari a bassa dose, il numero di fotoni di raggi X che raggiungono il sensore diminuisce. Un minor numero di fotoni si traduce in una minore intensità del segnale, mentre il rumore elettronico rimane costante. Il risultato è un rapporto segnale/rumore compromesso, che si manifesta come sfocatura o una texture granulosa, simile alla neve, sull'immagine.
Come un minor numero di fotoni significa meno dati per la costruzione delle immagini
L'imaging è un processo basato sui dati. Con un numero inferiore di fotoni catturati, il processore di immagini ha a disposizione meno informazioni grezze per costruire un output visivo coerente. Questo costringe il software a interpolare, smussare o estrapolare, tecniche che intrinsecamente diluiscono la nitidezza dell'immagine e possono introdurre artefatti.
Sintomi clinici della sottoesposizione: sfocatura, granulosità e patologia non rilevata
La sottoesposizione non è sempre evidente all'occhio inesperto, ma i suoi segnali sono evidenti: margini sfocati, contrasto irregolare, texture a chiazze e punti ciechi nella diagnosi. Nei casi peggiori, carie precoci, fratture radicolari o alterazioni ossee marginali possono passare inosservate finché non diventano più gravi e più difficili da trattare.
Non tutti i sensori sono uguali
Come variano la gamma dinamica e la sensibilità nei diversi tipi di sensori
La gamma dinamica, ovvero la capacità del sensore di catturare simultaneamente sia le regioni scure che quelle luminose, è fondamentale quando la disponibilità di fotoni è bassa. I sensori ad alta sensibilità preservano il contrasto e i dettagli dell'immagine anche in condizioni di esposizione non ottimale. I sensori CMOS con architettura pixel avanzata ora raggiungono gamme dinamiche precedentemente esclusive dei CCD, ma non tutte le unità CMOS sono costruite allo stesso modo.
Perché alcuni sensori gestiscono meglio di altri le basse dosi
Il fattore differenziante risiede spesso nell'efficienza quantistica, ovvero l'efficacia con cui un sensore converte i fotoni in arrivo in un segnale elettrico utilizzabile. I sensori con maggiore efficienza e rumore intrinseco inferiore preservano la nitidezza anche a basse dosi. Algoritmi proprietari di elaborazione delle immagini e tecnologie di riduzione del rumore conferiscono inoltre un vantaggio ad alcuni modelli, soprattutto in scenari complessi.
Il ruolo delle dimensioni del sensore e dell'architettura dei pixel
Come le dimensioni e il layout dei pixel influenzano la risoluzione spaziale
Pixel più piccoli catturano dettagli più fini, ma raccolgono anche meno fotoni per unità di superficie, aumentando il rumore di fondo in condizioni di bassa dose. Pixel più grandi migliorano la sensibilità ma riducono la risoluzione. Il sensore ideale trova un equilibrio tra dimensione dei pixel e geometria del layout, spesso utilizzando microlenti o fattori di riempimento migliorati per ottimizzare la cattura dei fotoni.
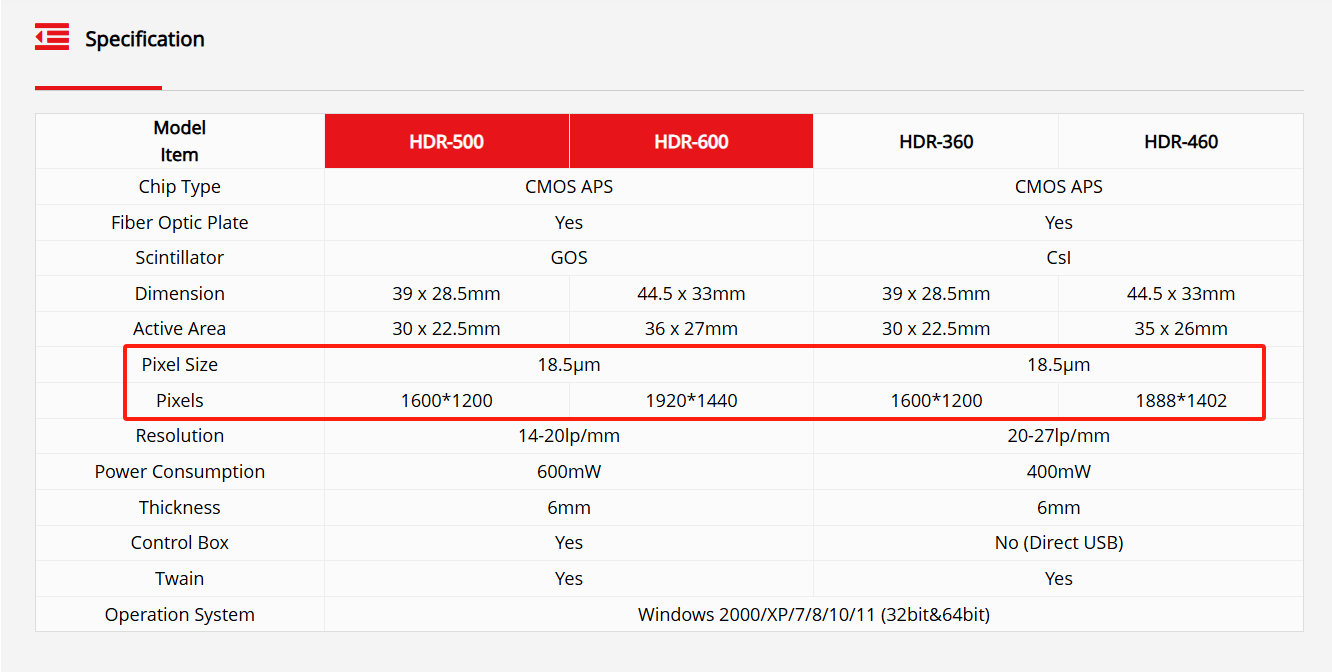
OI nostri sensori sono progettati per raggiungere questo equilibrio con precisione.Con una dimensione pixel ottimizzata di18,5 μm, forniscono sia un'elevata sensibilità che una risoluzione spaziale fine, garantendo immagini nitide anche con impostazioni di radiazione ridotte. In combinazione con configurazioni di sensori personalizzate come1600×1200,1920×1440, E1888×1402, questa architettura supporta diagnosi accurate in una varietà di casi di utilizzo clinico senza compromettere la qualità dell'immagine a basse dosi.
Cosa significano realmente le differenze di “livello micron” per i professionisti
Si è tentati di liquidare una differenza di 1-2 micron come trascurabile. Tuttavia, in un contesto diagnostico, questi piccoli incrementi possono definire il limite tra l'osservazione di una microfrattura e la sua mancata individuazione. Perfezionamenti su scala micrometrica si traducono spesso in una precisione clinica significativa, soprattutto nella pianificazione restaurativa e nelle valutazioni canalari.
L'influenza nascosta del rumore interno e dell'efficienza di conversione
Anche con pixel di dimensioni ottimali, il rumore elettrico interno può compromettere la nitidezza. Una conversione analogico-digitale (ADC) scadente, il rumore termico o una schermatura non ottimale possono degradare l'immagine finale. La scheda tecnica di un sensore potrebbe non elencare questi fattori, ma nell'uso pratico diventano rapidamente evidenti.
Quando la sfocatura non è solo una questione di dose
Calibrazione scadente, apparecchiature obsolete e altre insidie tecniche
I sensori si degradano con il tempo, proprio come qualsiasi altro dispositivo tecnologico. L'usura, l'esposizione all'umidità o ripetuti cicli di sterilizzazione possono alterare la reattività di un sensore. Inoltre, la mancata corrispondenza del firmware o l'utilizzo di driver obsoleti possono comprometterne le prestazioni. La calibrazione di routine è essenziale per mantenere una nitidezza costante ed eliminare le sfocature non correlate alla dose.
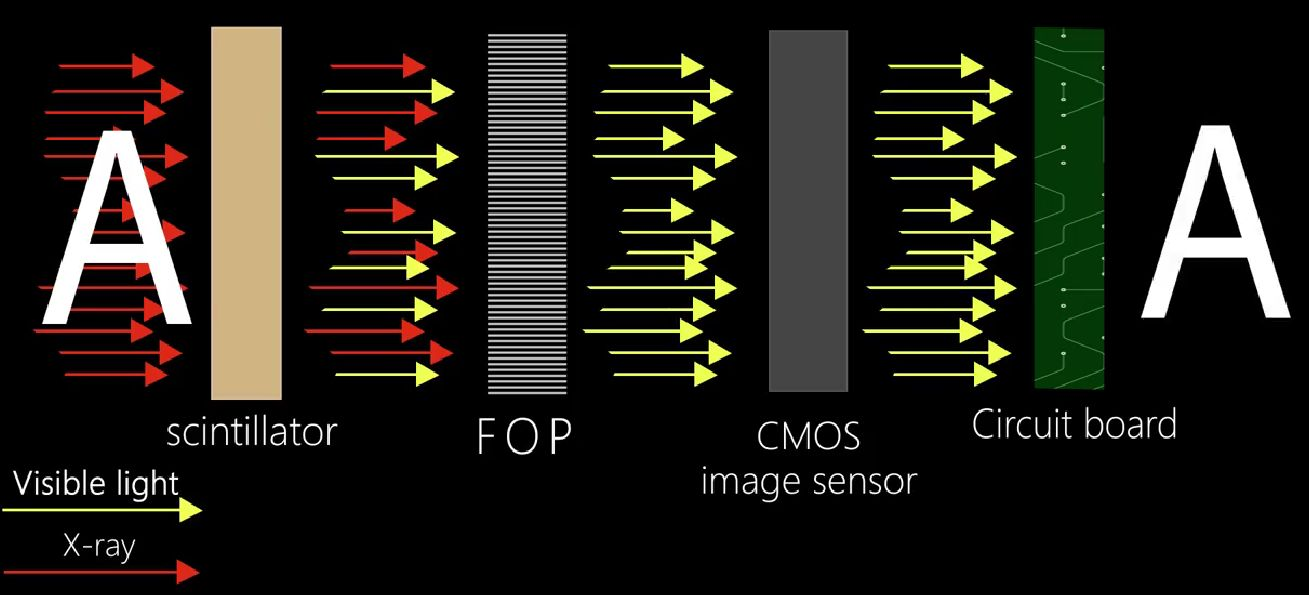
Per affrontare queste sfide a lungo termine, i nostri sensori sono dotati di una piastra in fibra ottica (FOP) integrata, che funge da barriera protettiva contro le radiazioni residue dei raggi X.Filtrando i raggi ad alta energia che solitamente contribuiscono all'usura interna dei sensori, l'FOP non solo riduce i danni causati dalle radiazioni, ma prolunga anche significativamente la durata operativa del dispositivo, contribuendo a mantenere chiarezza e affidabilità nel tempo.
Importanza della calibrazione regolare dei sensori e degli aggiornamenti software
La calibrazione allinea la risposta del sensore ai livelli di esposizione reali. Senza di essa, anche un sensore ben fatto può avere prestazioni inferiori. Allo stesso modo, il software di imaging si evolve per interpretare meglio i segnali dei sensori e correggere il rumore. Trascurare gli aggiornamenti può significare affidarsi a protocolli di elaborazione obsoleti, compromettendo di fatto le capacità di un sensore moderno.
Errori comuni di manutenzione che possono ridurre la nitidezza dell'immagine
Lenti sporche, sensori conservati in modo improprio e cavi non schermati possono causare artefatti evitabili. Anche le pieghe dei cavi possono influire sulla trasmissione dei dati, degradando leggermente la resa delle immagini. Ispezioni di routine e protocolli igienici di base possono contribuire notevolmente a proteggere l'integrità diagnostica.
Posizionamento, movimento ed errore umano
L'impatto del movimento del paziente sulla chiarezza a bassa dose
Anche piccole variazioni durante l'esposizione possono offuscare i dettagli più fini. A basse dosi, dove l'acquisizione delle immagini è più sensibile alla perdita di segnale, il margine di errore si riduce drasticamente. I pazienti pediatrici e geriatrici sono particolarmente inclini al movimento, il che richiede precauzioni aggiuntive.
Tecnica dell'operatore: come il posizionamento del sensore influisce sulla fedeltà dell'immagine
Angolazione, pressione e posizionamento del sensore influenzano la geometria dell'immagine. Un sensore non allineato correttamente può causare distorsioni, allungamenti o ombreggiature, effetti che diventano evidenti con impostazioni a bassa dose. La tecnica utilizzata rimane una contromisura fondamentale per contrastare i limiti delle basse dosi.
Suggerimenti per ridurre al minimo le cause di sfocatura basate sull'utente
Utilizzare dei bite block per stabilizzare il posizionamento. Offrire rassicurazioni verbali e suggerimenti respiratori per ridurre i movimenti del paziente. Verificare che le impostazioni del software corrispondano al sensore in uso. Interventi così semplici possono migliorare notevolmente la coerenza delle immagini, soprattutto negli studi medici ad alto volume.
Scegliere gli strumenti giusti per il lavoro
Cosa cercare in un sensore progettato per prestazioni a basso dosaggio
Elevata sensibilità, architettura a basso rumore e un'elaborazione del segnale affidabile dovrebbero essere i punti di forza. Oltre alle specifiche, è importante cercare campioni di immagini reali con diversi livelli di esposizione. I modelli avanzati integrano algoritmi intelligenti che si adattano in tempo reale alle variazioni di esposizione, ottimizzando automaticamente la nitidezza.
Particolarmente vantaggiosi sono i sensori con un'ampia gamma dinamica.Questa capacità consente al sistema di gestire esposizioni sia a bassa che ad alta dose con una qualità d'immagine costante, riducendo al minimo la possibilità di ripetere l'esame e l'attrito nel flusso di lavoro clinico. Adattandosi a condizioni di ripresa variabili, questi sensori contribuiscono a garantire immagini ad alta risoluzione e utili dal punto di vista diagnostico, indipendentemente dalle impostazioni di dose.
L'ampia gamma dinamica del sensore Handy Medical consente di ottenere immagini costantemente nitide sia a dosi basse che elevate, aiutando le cliniche a ridurre gli sprechi di pellicola e ad aumentare l'accuratezza diagnostica.
Casi di studio o immagini di prova: come valutare le prestazioni dei sensori in contesti reali
Prima di investire, richiedi immagini di prova acquisite con impostazioni di dose ridotte. Confronta la risoluzione in aree difficili da acquisire: apici, spazi interprossimali o zona dei molari mandibolari. Un buon sensore dovrebbe mantenere la fedeltà in scenari variabili, non solo in ambienti di test ideali.
Bilanciamento tra riduzione della dose e sicurezza diagnostica
Quando vale la pena usare la dose standard rispetto alle modalità a dose ultra bassa
In alcuni casi, la precisione è più importante della prudenza. Le valutazioni pre-chirurgiche, la diagnostica endodontica o il sospetto di fratture spesso giustificano l'imaging a dose standard. L'applicazione generalizzata di protocolli a dosi ultra-basse può compromettere l'assistenza al paziente. La strategia di dose dovrebbe essere contestuale, non dogmatica.
Come adattare le impostazioni del dosaggio ai profili dei pazienti e agli scenari clinici
Utilizzare età, anatomia e scopo clinico come punti di riferimento. Un controllo di routine in un adulto sano potrebbe tollerare una dose inferiore; un bambino sintomatico con molari in eruzione potrebbe non tollerarla. La personalizzazione dinamica della dose, supportata da protocolli preimpostati, è sempre più comune nelle pratiche moderne.
Educare i pazienti: comunicare professionalmente l'equilibrio tra sicurezza e chiarezza
I pazienti spesso associano "meno radiazioni" a cure migliori. I medici devono riformulare la conversazione: "Riduciamo al minimo l'esposizione, ma diamo priorità a una diagnosi accurata". Spiegazioni trasparenti e prive di gergo tecnico favoriscono la fiducia e la comprensione, soprattutto quando optare per l'imaging a dose più elevata è la strada più sicura.
Ottimizzare la tua pratica per la prossima generazione di imaging
Aggiornamento dei protocolli per risultati migliori a basso dosaggio
L'imaging moderno richiede protocolli moderni. Verificate regolarmente i risultati delle immagini, calibrate le apparecchiature e aggiornate le linee guida sull'esposizione per adattarle alle capacità in continua evoluzione delle vostre apparecchiature. Il continuo perfezionamento garantisce ai pazienti il massimo in termini di sicurezza e precisione.
Formazione del personale e istruzione dei pazienti come vantaggi strategici
La tecnologia è efficace quanto il suo operatore. Investi nella formazione continua e nella formazione tecnica per il tuo team. Uno staff competente e competente non solo produce immagini migliori, ma crea anche fiducia nei pazienti e riduce le ripetizioni.
Investire nella longevità: come rendere il flusso di lavoro diagnostico a prova di futuro
Con l'evoluzione dei sistemi di imaging, dovrebbe evolversi anche la vostra infrastruttura. Scegliete software scalabili, hardware modulare e fornitori con roadmap chiare per l'innovazione. Essere a prova di futuro non significa inseguire le tendenze, ma fare scelte consapevoli e consapevoli che sostengano chiarezza, conformità ed eccellenza clinica.
Data di pubblicazione: 09-05-2025